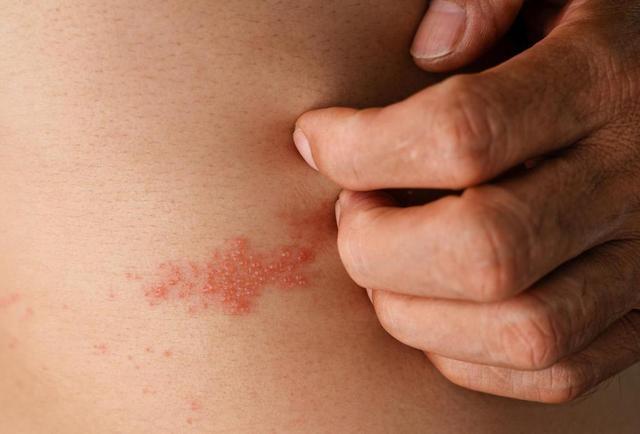
带状疱疹在日常生活里并不少见,尤其是在中老年人群中更常被提到。很多人第一次听到这种病的时候,会觉得它“来得突然”,好像没有明显原因就发生了。但近来在临床观察和健康随访中,一个比较一致的认识是,带状疱疹的出现往往不是偶然事件,而是身体免疫状态长期变化的结果。
在笔者看来,这个问题最容易被忽视的地方,就是很多人只看到“发出来的疹子”,却没有去追溯身体内部的长期变化。其实病毒本身并不罕见,大多数人小时候都接触过水痘病毒,它会潜伏在神经节里,在身体状态下降时被重新激活,这才是带状疱疹的本质。
首先需要明确一个核心背景,带状疱疹的发生并不是单一原因造成,而是多个因素叠加后免疫系统无法有效控制潜伏病毒的结果。换句话说,它更像是身体防御系统在某个阶段“失去平衡”的表现。先来看第一点,也是很多医生反复强调的因素,就是长期精神压力过大对免疫系统的影响。
这一点在现代生活中非常常见,尤其是工作压力大、睡眠不足、长期焦虑的人群。因为长期精神压力会让身体处于持续的应激状态,交感神经长期兴奋,皮质醇水平维持在较高状态,而这种激素在短期内有保护作用,但长期升高会抑制免疫系统功能。

免疫系统一旦被压制,对潜伏在神经节中的病毒控制能力就会下降,这时候病毒就可能重新激活,引发带状疱疹。有研究数据显示,在带状疱疹患者中,近期经历明显心理压力或长期精神紧张的人群比例较高,这种关联在不同人群中都有一定一致性。
与此同时,还有一个容易忽略的问题,就是很多人并不觉得自己“压力大”,但身体其实已经在长期适应这种状态,比如睡眠浅、易疲劳、注意力下降,这些都是隐性压力表现。在笔者看来,很多带状疱疹的发生,并不是某一天突然“触发”,而是长期情绪负荷累积后的结果。
然后是第二点,就是年龄增长带来的免疫功能自然下降。这一点是非常基础但也非常关键的因素。随着年龄增长,人体免疫系统的反应速度和调节能力都会下降,这种变化是渐进的,不是突然发生的。

尤其是细胞免疫功能在中老年阶段会逐渐减弱,对病毒的“监控能力”下降,这就给潜伏病毒提供了重新活跃的机会。有流行病学数据显示,带状疱疹的发病率在50岁以后明显上升,60岁以后增长更为明显,这也是为什么医生常建议中老年人关注预防的原因。
与此同时,年龄增长还伴随睡眠质量下降、代谢变化等多重因素,这些都会间接影响免疫系统稳定性。在笔者看来,这一因素是“不可逆背景”,但可以通过生活方式去减缓影响,而不是完全被动接受。
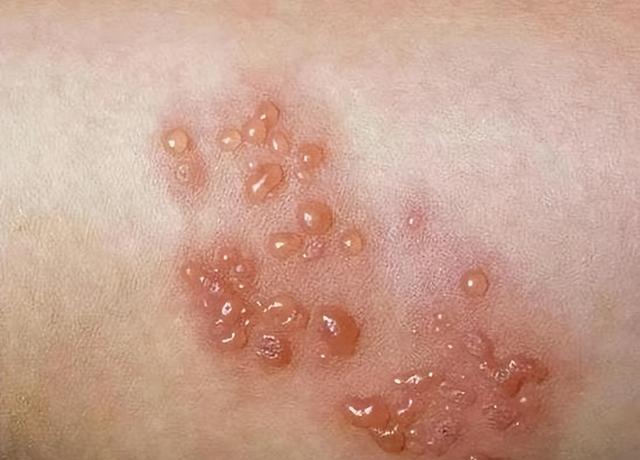
再来看第三点,就是慢性基础疾病。这一类问题在现实中非常普遍,比如糖尿病、高血压、慢性肾病等。这些慢性疾病本身就会影响身体的整体代谢状态,同时也会让免疫系统长期处于负担状态。
例如糖尿病患者的血糖长期偏高,会影响白细胞功能,使得免疫反应效率下降,同时也会影响微循环,这些都可能增加带状疱疹发生风险。有一些临床统计显示,慢性基础疾病人群中,带状疱疹发生风险明显高于普通人群,尤其是合并多种慢性病时风险更高。
与此同时,慢性疾病往往伴随长期用药,这也会对身体状态产生叠加影响。在笔者看来,慢性病本身不是直接原因,但它会让身体“防御能力变弱”,这才是关键。
然后是第四点,就是长期使用某些药物。这一点很多人容易忽略,因为药物本身是治疗手段,但长期使用某些药物可能会影响免疫系统。例如部分免疫抑制剂、长期激素类药物等,在治疗某些疾病时是必要的,但它们会降低免疫系统的活跃程度。
这种情况下,身体对潜伏病毒的控制能力就可能下降,从而增加带状疱疹发生风险。与此同时,还有一个现实问题,就是很多患者并不清楚自己使用的药物对免疫系统的影响程度,只是按医嘱长期服用。
有研究指出,长期使用免疫抑制相关药物的人群,带状疱疹发生风险明显高于普通人群,这一点在多个临床观察中都有体现。在笔者看来,这一因素的关键不在“停药”,而在于“认知”,也就是要知道身体在什么状态下更需要额外注意。
最后是第五点,就是生活方式问题。这一点看似普通,但实际上覆盖面非常广。比如长期熬夜、饮食不规律、缺乏运动、吸烟饮酒等,这些都会影响整体免疫状态。尤其是睡眠不足,会直接影响免疫细胞的修复和再生过程,这一点在现代生活中非常普遍。
有一些健康研究显示,长期睡眠不足的人群,感染性疾病发生率相对更高,这其中也包括带状疱疹相关风险。与此同时,缺乏运动会导致循环系统功能下降,而免疫细胞的分布和活性也会受到影响。

在笔者看来,生活方式问题之所以重要,是因为它是“可调整因素”,但很多人往往最容易忽视。此外,还有一个细节,就是长期饮食结构不均衡,也会影响维生素和微量元素摄入,这些都与免疫功能稳定有关。
总的来说,带状疱疹的发生并不是偶然事件,而是身体免疫系统在多种因素影响下逐渐失衡后的表现。换句话说,精神压力、年龄增长、慢性疾病、药物因素以及生活方式,这五个方面共同作用,才构成了疾病发生的背景。
在笔者看来,最重要的不是过度恐惧这种疾病,而是理解它背后的机制,然后从可以调整的生活方式入手,让身体维持在相对稳定的状态。很多时候,问题并不是“突然出现”,而是长期积累后的一个提醒信号。
以上内容仅供参考,若身体不适,请及时咨询专业医生
关于带状疱疹您有什么看法?欢迎评论区一起讨论!

参考资料:
[1]带状疱疹患者继发皮肤感染的病原菌分布特点 及危险因素研究 刘思蜜 ,胡焓,钟亚春,万媛,冯丹 中国病原生物学杂志 2025-07-25
振兴配资提示:文章来自网络,不代表本站观点。
- 上一篇:顺市配资 奇瑞风云T9L凭什么成为“一步到位”的答案?
- 下一篇:没有了







